Un décès Covid sur deux s’explique en réalité par une infection bactérienne. L’interdiction des antibiotiques, une mesure idiote et criminelle ?
Publié le 6 avril 2026 par pgibertie
Les médecins persécutés par l’Ordre ont osé soigner la Covid comme une pneumopathie habituelle, utilisant ainsi les antibiotiques et en particulier l’azithromycine ou la doxycycline.
Les autorités ont sorti la rengaine : les antibiotiques ne servent à rien contre les virus… Problème : les macrolides ont prouvé leur efficacité anti virale et les infections bactériennes opportunistes profitent du virus pour tuer… Un certain Fauci avait jadis démontré que la grippe espagnole avait bien moins tué que les pneumonies bactériennes…
Une nouvelle étude destinée à expliquer les échecs de l’intubation des malades Covid met en évidence les désastres provoqués par les infections bactériennes (I)
La présentation clinique la plus courante du COVID-19 sévère est l’hypoxémie et l’insuffisance respiratoire, typiques du syndrome de détresse respiratoire aiguë (SDRA). On ne sait pas si les caractéristiques cliniques et la pathobiologie de la pneumonie à coronavirus du syndrome respiratoire aigu sévère 2 (SRAS-CoV-2) diffèrent de celles de la pneumonie secondaire à d’autres agents pathogènes. Cette incertitude a créé une variabilité dans l’application de thérapies historiquement prouvées pour le SDRA aux patients atteints de COVID-19. Nous passons en revue la littérature disponible et trouvons de nombreuses similitudes entre les patients atteints de SDRA, dû à une pneumonie attribuable au SRAS-CoV-2, par rapport à d’autres agents pathogènes respiratoires.
L’infection bactérienne secondaire des poumons (pneumonie) était extrêmement fréquente chez les patients atteints de COVID-19, affectant près de la moitié des patients qui avaient besoin d’une ventilation mécanique. En appliquant l’apprentissage automatique aux données des dossiers médicaux, des scientifiques de la Northwestern University Feinberg School of Medicine ont découvert que la pneumonie bactérienne secondaire qui ne se résout pas était un facteur clé de décès chez les patients atteints de COVID-19. Il peut même dépasser les taux de mortalité dus à l’infection virale elle-même.
Des données récentes suggèrent qu'une pneumonie secondaire est présente dans jusqu'à 40 % des cas et des dommages sont présents dans plus de 90 % des échantillons d'autopsie prélevés sur des patients atteints d'une infection aiguë par le SRAS-CoV-2
Les scientifiques ont également trouvé des preuves que le COVID-19 ne provoque pas une « tempête de cytokines », si souvent considérée comme causant la mort.
L’étude a été récemment publiée dans le Journal of Clinical Investigation .
« Notre étude souligne l’importance de prévenir, de rechercher et de traiter de manière agressive la pneumonie bactérienne secondaire chez les patients gravement malades atteints de pneumonie sévère, y compris ceux atteints de COVID-19 », a déclaré l’auteur principal, le Dr Benjamin Singer, professeur agrégé de médecine à la Northwestern University Feinberg School of Medicine et un médecin de soins pulmonaires et intensifs de Northwestern Medicine.
Les enquêteurs ont découvert que près de la moitié des patients atteints de COVID-19 développent une pneumonie bactérienne associée au ventilateur secondaire.
« Ceux qui ont été guéris de leur pneumonie secondaire étaient susceptibles de vivre, tandis que ceux dont la pneumonie n’a pas été résolue étaient plus susceptibles de mourir », a déclaré Singer. « Nos données suggèrent que la mortalité liée au virus lui-même est relativement faible, mais d’autres choses qui se produisent pendant le séjour aux soins intensifs, comme la pneumonie bactérienne secondaire, compensent cela. »
Les résultats de l’étude annulent également la théorie de la tempête de cytokines, a déclaré Singer, également professeur Lawrence Hicks de médecine pulmonaire à Feinberg.
Le terme « tempête de cytokines « signifie une inflammation écrasante qui entraîne une défaillance d’organes dans vos poumons, vos reins, votre cerveau et d’autres organes », a déclaré Singer. « Si c’était vrai, si la tempête de cytokines était sous-jacente à la longue durée de séjour que nous voyons chez les patients atteints de COVID-19, nous nous attendrions à voir des transitions fréquentes vers des états caractérisés par une défaillance multiviscérale. Ce n’est pas ce que nous avons vu.
L’étude a analysé 585 patients de l’ unité de soins intensifs (USI) du Northwestern Memorial Hospital atteints de pneumonie grave et d’insuffisance respiratoire, dont 190 avaient le COVID-19. Les scientifiques ont développé une nouvelle approche d’apprentissage automatique appelée Carpe Diem, qui regroupe des jours-patients similaires en soins intensifs en états cliniques basés sur les données des dossiers de santé électroniques. Cette nouvelle approche, basée sur le concept de tournées quotidiennes par l’équipe des soins intensifs, leur a permis de se demander comment des complications comme la pneumonie bactérienne ont eu un impact sur l’évolution de la maladie.
Ces patients ou leurs substituts ont consenti à s’inscrire à l’étude SCRIPT (Réussite Clinical Response to Pneumonia Therapy), un essai d’observation visant à identifier de nouveaux biomarqueurs et traitements pour les patients atteints de pneumonie sévère. Dans le cadre de SCRIPT, un groupe d’experts de médecins de soins intensifs a utilisé une analyse de pointe d’échantillons pulmonaires prélevés dans le cadre de soins cliniques pour diagnostiquer et statuer sur les résultats des événements de pneumonie secondaire.
« L’application de l’apprentissage automatique et de l’intelligence artificielle aux données cliniques peut être utilisée pour développer de meilleures façons de traiter des maladies comme le COVID-19 et pour aider les médecins des soins intensifs à gérer ces patients », a déclaré la co-première auteure de l’étude, la Dre Catherine Gao, enseignante en médecine pulmonaire et de soins intensifs à Feinberg et un médecin de Northwestern Medicine.
« L’importance de la surinfection bactérienne des poumons en tant que facteur de décès chez les patients atteints de COVID-19 a été sous-estimée car la plupart des centres ne l’ont pas recherchée ou n’examinent que les résultats en termes de présence ou d’absence de surinfection bactérienne, et non si le traitement est réussi ou non », a déclaré le co-auteur de l’étude, le Dr Richard Wunderink, qui dirige le centre de biologie des systèmes de traitement de la pneumonie pour une réponse clinique réussie à Northwestern.
La prochaine étape de la recherche consistera à utiliser les données moléculaires des échantillons de l’étude et à les intégrer à des approches d’apprentissage automatique pour comprendre pourquoi certains patients guérissent d’une pneumonie et d’autres non. Les chercheurs souhaitent également étendre la technique à des ensembles de données plus importants et utiliser le modèle pour faire des prédictions qui peuvent être ramenées au chevet du patient afin d’améliorer les soins aux patients gravement malades.
Une équipe italienne confirme les thèses de Montagnier et Escarguel : le virus de la Covid utilise des bactéries « coopérantes » pour se propager, ce qui explique l’efficacité des macrolides et des cyclines
Publié le 14 novembre 2022 par pgibertie
Azithromycine, doxycycline, Ivermectine……………..
Vous avez tous rencontré des imbéciles arrogants qui affirment : » Le SarsCov 2 est un virus, les antibiotiques ne servent à rien puisque ce n’est pas une bactérie. »… Et pourtant nous sommes nombreux à avoir été soignés avec l’azitromycine (avec ou sans hydroxychloroquine ) ou avec de la doxycycline (avec ivermectine) .
Et Pourtant tout se joue avec les bactéries de la flore intestinale que la Covid contamine et qui servent de réservoir à Covid, c‘est ce que vient de démontrer une équipe italienne.
Le protocole Raoult était le bon comme le protocole Borody ou Zelenko
Malgré les résultats extraordinaires, la preuve ancienne de la capacité antivirale des macrolides, des dizaines de milliers de Français se sont retrouvés 80 ans en arrière, sans antibiotiques, avec seulement du Doliprane. Beaucoup sont morts sans même avoir la Covid, victimes d’une complication bactérienne non traitée…

Heureusement, de nombreux généralistes ont pris le risque de soigner et de sauver…
Trois ans se sont écoulés, des milliards ont été consacrés aux fameuses injections, d’autres épidémies virales apparaissent, la grippe, la bronchiolite et les classiques virus de l’hiver…
Big Pharma et ses marionnettes ne veulent pas d’antibiotiques, ni de… kinés. Ils préparent de nouvelles injections…
France Soir publie un entretien percutant du professeur Escarguel qui rappelle ses travaux avec le Nobel Luc Montagnier :
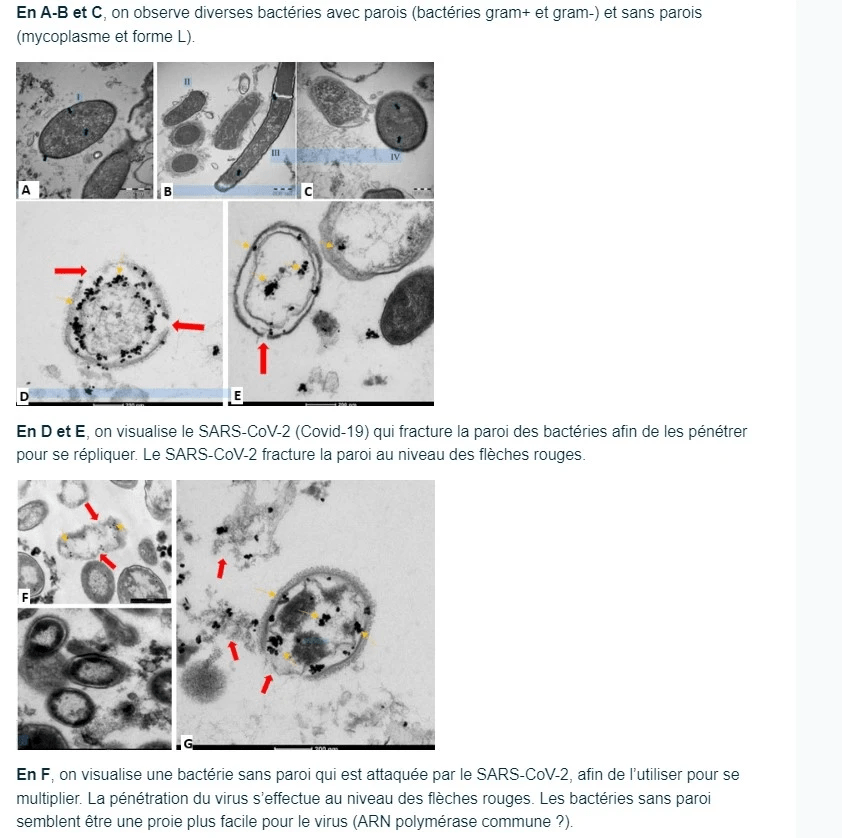
Le virus pénètre dans les bactéries (surtout intestinales) et les utilise pour se propager…
La recherche sur l’aide apportée par les bactéries au développement des virus, une sorte de « collaboration » qui permet au virus de se répliquer dans le corps humain, a démarré lorsque le Pr Luc Montagnier découvrit, en 1990, un germe de type mycoplasme dans une cellule d’un malade séropositif au VIH (germe intracellulaire) (1). Cette coopération entre bactéries et virus est appelée « mécanisme bactériophage-like ». Les récents travaux de l’équipe de recherche du laboratoire CRANIOMED, dirigée par le Dr Carlo Brogna avec qui nous collaborons, confirment la piste des bactéries « coopérantes » qui provoque la libération de toxines bactériennes lors de la lyse bactérienne. Ces toxines (6) agissent de façon concomitante à l’action du virus SARS-CoV-2 et de sa protéine Spike sur le SRA (système rénine – angiotensine).
Dans le monde entier, les médecins qui ont utilisé en ambulatoire précoce (dans les cinq premiers jours suivant l’apparition des premiers symptômes) une molécule d’antibiotique des familles suivantes* : macrolides, cyclines, ou Clofoctol (cf. enquête d’ARTE : « le médicament miracle ») ont constaté une chute drastique de la létalité : 0,1 % comparée aux 2,3 % des patients laissés sous Doliprane. Ces résultats ont été publiés (7) et la comparaison des courbes de mortalité et de circulation du virus, en 2020 (8), présente un fort décrochage de la mortalité jusqu’à ce que les autorités de santé interdisent l’hydroxychloroquine aux médecins de ville, tout en préconisant de ne pas traiter aux antibiotiques : étonnant !
Inversement, toute autre antibiothérapie, notamment celle à large spectre, destinée à la prévention des surinfections (qui ne se manifestent que si l’antibiotique adapté n’a pas été prescrit en ambulatoire précoce), ne pourra être que contreproductive (9) en altérant le microbiote intestinal et, donc, en favorisant l’inflammation, le risque de diarrhées mortelles à Clostridium Difficile et, surtout, en permettant la translocation des bactéries résistantes aux antibiotiques de la sphère digestive vers le sang du patient avec des bactériémies mortelles.
Ces molécules d’antibiotiques « efficaces » sont connues pour être actives sur les germes suspects de « coopérer » avec le virus (mycoplasmes, intracellulaires, germes de parodontites), dont la population augmente lors de dysbioses locales : pulmonaires, buccales ou digestives. Ces germes « coopérants » sont tous colonisés par le virus dès l’incubation de la coronavirose.

LES BACTERIES INTESTINALES SERVENT DE RÉSERVOIR A COVID
Je tiens à souligner le flair de Mounotella.
Le contrôle des cellules procaryotes (intestinales) comme source réservoir de certains virus représente un élément qui devrait être à la base de toute voie de diagnostic, que l’on soit convaincu ou non qu’il peut se produire. Les Chinois considèrent les tests fécaux comme les plus valables et en France on suit le virus à la trace par les eaux usées.
Et ça met une petite pierre à l’édifice à la transmission alimentaire du sarscov2, comme sur le Diamond Princess où quasiment tous les personnels contaminés étaient ceux de la restauration ou ceux de leur étage. Marco Nius
Le SRAS-CoV-2 a deux mécanismes d’action ; il infecte à la fois la cellule eucaryote, comme le rapporte la littérature actuelle, mais il infecte également la flore bactérienne humaine (deux bactéries sont déjà identifiées).
Relation entre le microbiome intestinal et les maladies, y compris le COVID-19. Disponible en ligne : https://ec.europa.eu/jrc/en/news/covid-19-and-our-gut-microbiome-evidence-close-relationship .
vaccines-10-00708-v2Télécharger
LES ANALYSES D HÉLÈNE BANOUN
https://tmrjournals.com/article.html?J_num=4&a_id=2275… Why are children and many adults not affected by COVID-19? Role of the host immune response Banoun H. Why are children and many adults not affected by COVID-19? Role of the host immune response. Infect Dis Res. 2022;3(3):18. doi:10.53388/IDR20220825018 https://researchgate.net/publication/362412407_Why_are_children_and_many_adults_not_affected_by_COVID-19_Role_of_the_host_immune_response… Why are children and many adults not affected by COVID-19? Role of the host immune response https://researchgate.net/publication/361585337_Pourquoi_les_enfants_ne_sont_pas_ou_tres_peu_atteints_par_la_COVID-19…
Pourquoi les enfants ne sont pas (ou très peu) atteints par la COVID-19 ? Hélène Banoun, Congrès de l’AIMSIB, Marseille, 25 juin 2022.
Les enfants sont moins susceptibles à la COVID-19 que les adultes : ils font souvent des formes asymptomatiques et très rarement des formes sévères. Cette protection est valable pour tous les variants du virus. Il s’agit ici de comparer la réaction immunitaire des enfants avec celle des adultes mais aussi celle des adultes asymptomatiques ou atteints de maladie bénigne avec ceux qui développent une Covid sévère.
Plusieurs facteurs de protection des enfants ont été évoqués mais certains ne semblent pas être en cause, en effet, il n’y a pas de différence claire dans la quantité de récepteurs du virus (ACE2, TMPRSS2) présents selon l’âge pouvant expliquer une moindre entrée du virus dans les cellules du nez, de l’oropharynx et des poumons des enfants.
D’ailleurs les enfants et les adultes présentent généralement des charges virales et des excrétions des voies respiratoires similaires.
La plupart des adultes ont comme les enfants des anticorps (et des lymphocytes T) à réactivité croisée entre les HCoVs et le SARS-CoV-2, cette réactivité humorale n’est pas corrélée chez les adultes à la sévérité de la maladie ; la différence semble plus qualitative (plutôt IgM et anti-S chez les enfants et IgG et IgA et anti-N chez les adultes) que quantitative et les adultes peu atteints présentent certaines des caractéristiques des réactivités croisées des enfants.
Au niveau cellulaire, la différence entre enfants et adultes réside plus dans la naïveté des cellules T impliquées. La quantité d’IgA salivaires et mucosales est négativement corrélée à l’âge et positivement corrélée à l’absence d’infection Covid : ces IgAs sont différentes et plus efficaces que les IgA sériques. La COVID-19 sévère se caractérise par une hyperinflammation faisant suite à l’envahissement des voies respiratoires inférieures lorsque le virus n’a pas été éliminé des voies respiratoires supérieures par l’immunité innée. L’âge est associé à une altération du système immunitaire avec souvent un état hyper-inflammatoire chronique : l’immunité innée déficiente associée à un dérèglement de l’immunité adaptative lié à l’âge pourrait causer des COVID sévères.
La réponse cellulaire innée dans les voies respiratoires supérieures et inférieures est plus efficace chez les enfants et les adultes asymptomatiques : la réponse interféron est plus précoce et concerne plutôt les cellules immunitaires qu’épithéliales, celles-ci étant associées à l’hyper-inflammation. Cette réponse précoce est primordiale étant donnée la capacité du SARS-CoV-2 de supprimer les réponses IFN-1. Les lymphocytes régulateurs Treg (qui empêchent la réponse inflammatoire de s’emballer) sont prévalents dans les tissus respiratoires des enfants.
La réaction des cellules myéloïdes (neutrophiles et macrophages/monocytes), responsables aussi de l’hyper-inflammation, est aussi qualitativement différente chez les enfants et les adultes peu atteints par rapport aux cas de Covid sévère : enrichissement des monocytes classiques et des neutrophiles dysfonctionnels dans les cas sévères. Un dysbiosis orale est associée aux COVID-19 graves et la diversité du microbiote oro-pharyngé est inversement corrélée à l’âge. Les co-infections à Mycoplasmes amplifient la réplication virale et sont associées aux Covid sévères ; les enfants pourraient posséder plus d’IgG anti-mycoplasmes protectrices car ils sont plus souvent exposés aux infections communautaires.
Le rôle de l’hyperinflammation dans la COVID-19 sévère justifie l’emploi des médicaments immunomodulateurs : hydroxychloroquine, ivermectine, anti-histaminiques, corticoïdes.
Les probiotiques ont été utilisés afin de rétablir le microbiote intestinal qui interagit avec le microbiote pulmonaire. Un traitement du vieillissement immunitaire par un inhibiteur de prostaglandine donne de bons résultats chez les souris âgées en rétablissant la migration des cellules dendritiques. La stimulation de l’immunité innée par un agoniste de récepteur des motifs de reconnaissance des agents pathogènes fonctionne chez la souris.
Conclusion Le passage en revue des raisons susceptibles d’expliquer la protection naturelle des enfants (et de certains adultes) envers la COVID-19 permet d’insister sur l’état inflammatoire de base des individus infectés ainsi que sur le rôle des co-infections et du microbiote des voies respiratoires et digestives. L’âge est associé à une altération du système immunitaire avec souvent un état hyper-inflammatoire chronique (inflamm-aging) ; l’immunité innée déficiente associée à un dérèglement de l’immunité adaptative lié à l’âge pourrait causer des COVID sévères. La réponse des enfants et des adultes peu atteints est précoce et dépend d’une bonne immunité innée dans les muqueuses ; l’immunité adaptative semble jouer un rôle mineur, voire nul. D’un point de vue préventif il faudrait donc favoriser le maintien d’un état basal peu inflammatoire en luttant contre l’inflamm-aging qui est favorisé par l’obésité, le manque d’exercice physique et un microbiote déréglé. D’un point de vue thérapeutique cela justifie l’emploi des médicaments immunomodulateurs, le rétablissement d’un microbiote équilibré, le traitement du vieillissement immunitaire et la stimulation de l’immunité innée.
Source : PGibertie

Répondre à archange Annuler la réponse